¿Qué es la hidradenitis supurativa?
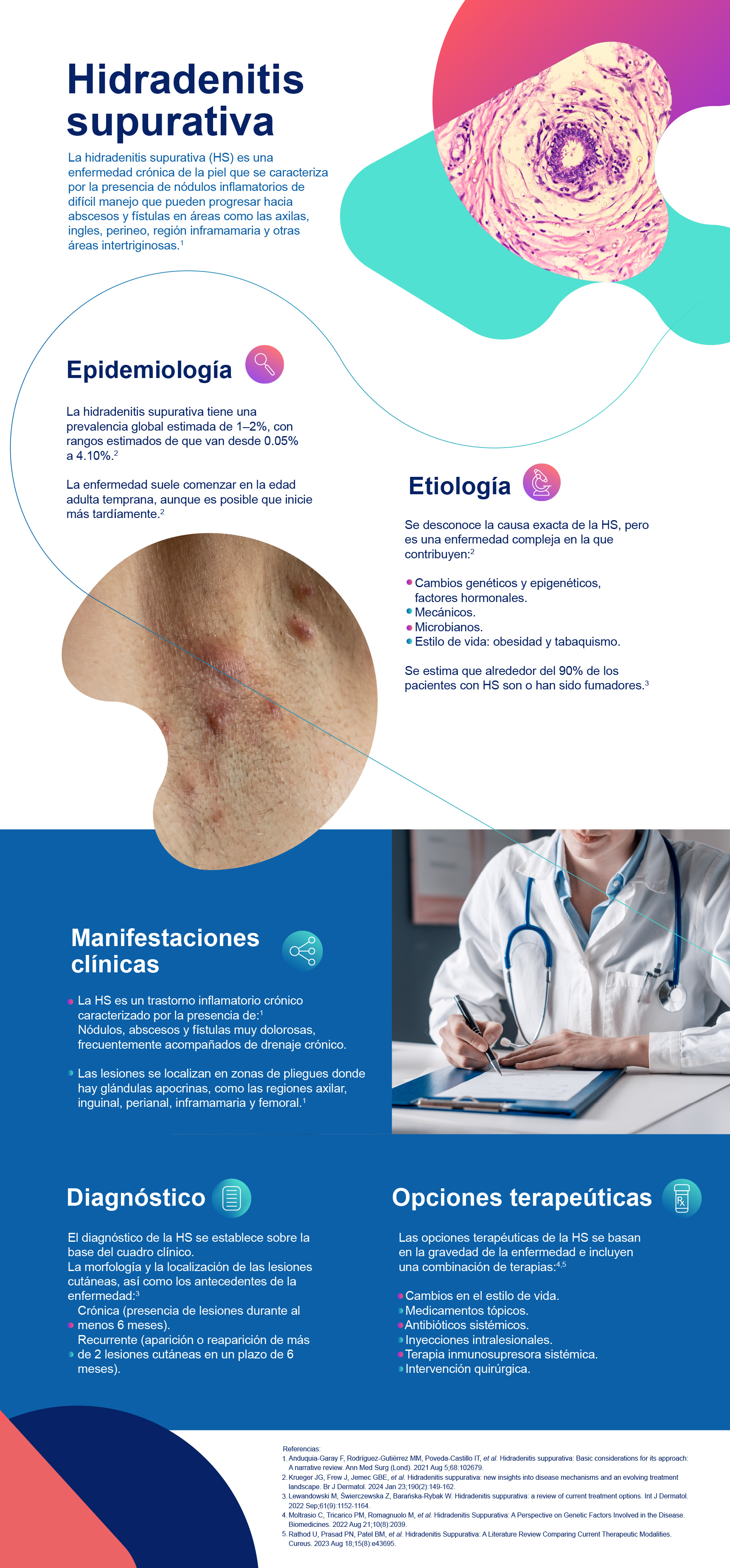
La hidradenitis supurativa (HS) es una enfermedad crónica de la piel que se caracteriza por la presencia de nódulos inflamatorios de difícil manejo que pueden progresar hacia abscesos y fístulas en áreas como las axilas, ingles, perineo, región inframamaria y otras áreas intertriginosas.1
Se estima que alrededor del 90% de los pacientes con HS son o han sido fumadores. Por lo tanto, se cree que la HS está muy asociada con el consumo de cigarrillos.2
¿Cuál es la causa de la hidradenitis supurativa?
Se desconoce la causa exacta de la HS, pero es una enfermedad compleja a la que contribuyen cambios genéticos y epigenéticos, y factores hormonales, mecánicos, microbianos y de estilo de vida, como la obesidad y el tabaquismo. Están implicadas múltiples vías inmunológicas, con una variedad de células diferentes y sus mediadores solubles.3
Existen dos tipos de evidencias que apuntan al trasfondo genético de la HS: el primero consiste en que un aproximado de una tercera parte de los pacientes tiene al menos un familiar que padece la enfermedad, en segundo lugar, las familias que presentan diversas mutaciones en genes de la familia de la gamma-secretasa (como los genes NCSTN, PSEN1 y PSENEN) muestran un patrón de herencia autosómica dominante, lo que indica que estos genes tienen un papel en la patogénesis de la HS.4
¿Cómo se genera la hidradenitis supurativa? Fisiopatología de la enfermedad



¿Cómo se manifiesta la hidradenitis supurativa?
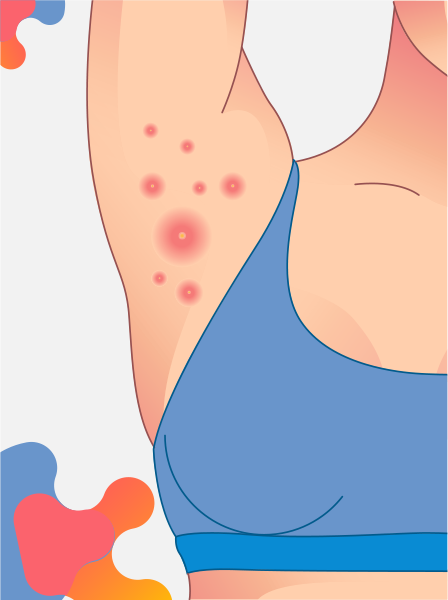
La HS es un trastorno inflamatorio crónico caracterizado por la presencia de nódulos, abscesos y fístulas muy dolorosas, frecuentemente acompañados de drenaje crónico. Las lesiones se localizan en zonas de pliegues donde hay glándulas apocrinas, como las regiones axilar, inguinal, perianal, inframamaria y femoral.1
La presentación clínica es muy variable en cuanto a la distribución de las lesiones, la presencia de complicaciones como cicatrices que restringen la movilidad de las extremidades, estenosis o fístulas en el ano y la uretra debido a la inflamación crónica, linfedema o elefantiasis escrotal, características extracutáneas como queratitis intersticial y constitucional asociada, fiebre y malestar general. Además, es importante tener en cuenta que se ha descrito la presencia de carcinoma agresivo de células escamosas en zonas con cicatrices crónicas, lo que empeora su pronóstico.1
Las lesiones primarias son nódulos dolorosos individuales de 0.5-2 cm de diámetro que persisten durante semanas o meses con un grado variable de inflamación. Estas lesiones pueden ser profundas y los pacientes se quejan de dolor, aunque lo único visible es el enrojecimiento con poca inflamación, a pesar del gran malestar, que se acompaña de ardor, escozor, dolor y picor, con o sin hiperhidrosis. Las lesiones secundarias se desarrollan como consecuencia de la persistencia del proceso en una zona. La coalescencia subcutánea de varios quistes vecinos da lugar a la formación de senos crónicos interrelacionados. El drenaje de estas lesiones puede ser seroso, purulento o sanguinolento. Las lesiones terciarias se producen como resultado de una cicatrización aberrante. Estas lesiones comienzan a aparecer después de la pubertad, aproximadamente entre los 20 y 30 años, la aparición a una edad más temprana se ha asociado como un indicador de gravedad.1


¿Cómo se diagnostica la hidradenitis supurativa?
Es común que exista un retraso en el diagnóstico de la hidradenitis supurativa, con un promedio de retraso de 10 años entre la aparición de las primeras manifestaciones y el diagnóstico.3
El diagnóstico de la HS se establece sobre la base del cuadro clínico. La morfología y la localización de las lesiones cutáneas, así como los antecedentes de la enfermedad, que puede ser crónica (presencia de lesiones durante al menos 6 meses) o recurrente (aparición o reaparición de más de 2 lesiones cutáneas en un plazo de 6 meses), sirven para diagnosticar la HS. La presencia de lesiones dolorosas en localizaciones características como las axilas, la región inguinal, el periné, la fisura interglútea y la región inframamaria en las mujeres es el criterio diagnóstico más importante. Sin embargo, las lesiones pueden aparecer en otros lugares.2
El sexo influye en la afección de varias zonas corporales en la HS. En mujeres, la ingle, especialmente la parte superior interna del muslo, así como las regiones inframamarias, suelen verse afectadas, mientras que las axilas, las regiones perineales o perianales y los glúteos suelen verse afectadas en varones.2
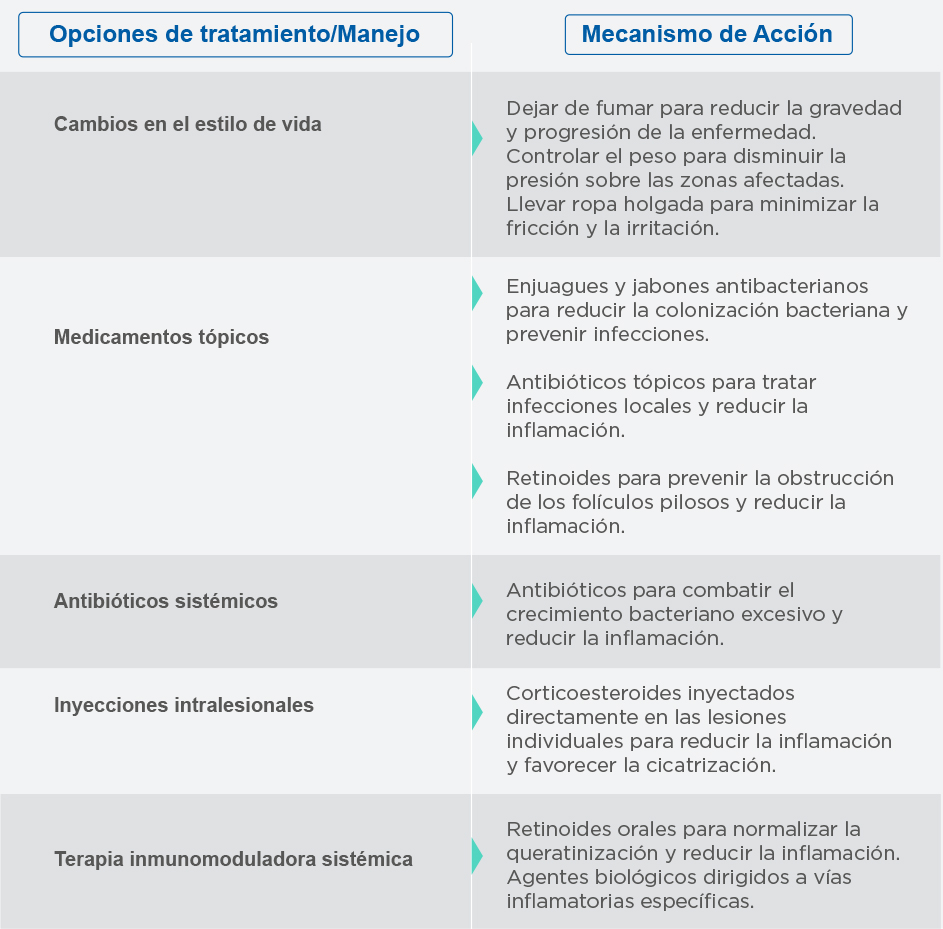
Infografía